Что подразумевают под понятием бесплодие?
Бесплодием называется ненаступление беременности в течение 12 месяцев регулярной половой жизни без применения контрацепции. В разных странах количество бесплодных браков колеблется от 8 до 29%. В 30% случаев причиной является мужской фактор бесплодия, еще в 30% — женский, примерно в 20% — комбинированный. Причина остальных 10-20% случаев ненаступления беременности остается невыясненной.
«Болезнь цивилизации» — так сегодня называют бесплодие, и для этого имеются все основания. К сожалению, многие современные женщины и мужчины не спешат обзаводиться детьми до 30-40 лет, желая сначала получить образование, «посмотреть мир», «пожить для себя» и «встать на ноги». А ведь с возрастом количество внутренних и внешних факторов, отрицательно влияющих на фертильность, увеличивается.
Если говорить о внешних обстоятельствах, не следует сбрасывать со счетов такие «болезни» нашего времени, как загрязнение окружающей среды, неправильный образ жизни, несбалансированное питание и стрессы — все эти явления отнюдь не способствуют пополнению генофонда.
Внутренних факторов возникновения бесплодия существует множество, и выявить их — дело специалиста. Для того чтобы лечение стало максимально эффективным, необходимо разобраться, женский или мужской фактор бесплодия является причиной.
Мужским бесплодием занимаются урологи-андрологи, женским — гинекологи. В «МедикСити» вы можете посетить нужного специалиста в любое удобное время, мы работаем без выходных!

1
Маммография при диагностике бесплодия

2
Маммография при диагностике бесплодия

3
Маммография при диагностике бесплодия
Как определить бесплодие у женщины
Если забеременеть не удается, не стоит сразу же думать, что проблема в женщине. По статистике, в 40% случаев бесплодия повинны мужчины. Предположить именно женское бесплодие можно только при хороших показателях спермограммы у мужчины, хотя обследование стоит начинать именно с супруги. Для этого есть несколько причин:
- Мужчины неохотно идут на унизительную процедуру — сдача спермы для спермограммы.
- Показатели спермограммы нестабильны, они могут зависеть от приема медикаментов, самочувствия, регулярности половой жизни и др. причин.
- Мужчине не всегда стоит знать о своем бесплодии. Многие женщины не хотят бегать по ЭКО (экстрокорпоральное оплодотворение) и тратить сотни тысяч рублей на процедуру, которая удается только в 20-24% случаев. Они просто беременеют «от соседа», ничего не говоря партнеру. Не нужно осуждать их за циничность: если мужчина бесплоден, то на ЭКО все-равно придется воспользоваться чужой донорской спермой, и неизвестно, как будет принят ребенок, зачатый таким образом.
Пройти обследование на бесплодие нужно женщине, когда у нее наблюдаются следующие симптомы:
- отсутствие менструации в течение 6 месяцев при условии отсутствия беременности;
- слишком обильные или, наоборот, скудные менструальные выделения;
- нарушение сроков менструального цикла;
- появление сильных болей во время месячных.
Что делать при бесплодии женщине? Нужно записаться к гинекологу и пройти обследование для выявления гинекологических заболеваний: заболевания яичников, проблемы неврологического характера, хронические болезни, выкидыши, ЗППП, заболевания гормональной природы, спайки.
Симптомы бесплодия у женщин
Хотя признаки бесплодия у женщин многообразны, можно выделить наиболее распространенные из них:
Болевые ощущения или тазовые боли
Многие женщины полагают, что некоторые неудобства (боль, дискомфорт внизу живота) во время менструации — обычное явление. Но надо запомнить, что болезненные менструации не являются нормой, и это повод незамедлительно обратиться к врачу. Ведь самые ранние признаки эндометриоза (причины бесплодия в 15% случаев) — это как раз болезненные менструации.
Эндометриоз — коварное заболевание, которое не всегда легко обнаружить. В зависимости от локализации патологического очага, диагностика проводится разными способами, от гинекологического осмотра до МРТ и УЗ-обследования на сканере Voluson S10.
Нарушения месячного цикла
Менструальный цикл — это повторяющиеся биологические изменения в организме. В первую фазу менструального цикла созревает доминантный фолликул. В середине цикла наступает овуляция, происходит выход яйцеклетки из яичников, а на месте лопнувшего фолликула образуется желтое тело, основной функцией которого является поддержание гормоном прогестероном беременности в случае ее наступления.
В случае ненаступления беременности через 14 дней — а это длительность второй фазы менструального цикла — происходит отторжение эндометрия в виде менструации
Важно запомнить, что первым днем цикла является первый день менструации. Любые нарушения менструального цикла могут привести к бесплодию у женщин
Инфекционные заболевания
Инфекции половых путей также могут привести к бесплодию. К примеру, хламидии поражают маточные трубы и делают невозможными зачатие и беременность.
Выделения из молочных желез
Появление почти бесцветных выделений из молочных желез может говорить о гормональном нарушении. Часто это является симптомом галактореи. Это состояние требует изучения и дополнительного обследования, например, исследования крови на гормоны и УЗИ молочных желез (и /или маммографии).
Гормональный дисбаланс
Дисбаланс возникает из-за увеличения в крови женщины уровня андрогенов, т.е. мужских половых гормонов. Характеризуется такими внешними проявлениями, как повышенная жирность кожи, угревая сыпь, избыточный рост волос на теле. Гормональный дисбаланс приводит к тому, что яичники перестают вырабатывать яйцеклетки и беременность не наступает.
Нарушение веса у женщины
Значительные колебания веса нередко приводят к гормональным нарушениям. Как при ожирении, так и при анорексии блокируется производство гормонов, отвечающих за зачатие и беременность.
Из нашего видеосюжета вы узнаете о широчайших возможностях клиники «МедикСити» в сфере диагностики и лечения бесплодия и других заболеваний женской половой сферы. В штате клиники работают врачи-акушеры-гинекологи, гинекологи-эндокринологи, репродуктологи, специалисты ультразвуковой диагностики и врачи других направлений. Мы знаем, как помочь вашему малышу появиться на свет!
Бесплодие. Психосексуальные расстройства.
Встречаются случаи бесплодного брака, когда оба половых партнера здоровы, а беременность не наступает, нередко это связано с их иммунологической несовместимостью. Особую проблему представляют случаи необъяснимого бесплодия, так как причина его не может быть выявлена современными методами диагностики.
В нашей клинике принято одномоментное обследование для выявления причин бесплодия. Поочередно исключая одну причину за другой, можно добраться до сути проблемы. Начнем с первой — с отсутствия у мужчины достаточного количества полноценных сперматозоидов и снижения их активности и подвижности. Определить количество и активность сперматозоидов позволит несложный анализ — спермограмма. Основная же цель обследования женщин — проследить все этапы образования, созревания и выхода яйцеклетки, готовой к оплодотворению.
Женское бесплодие может быть связано с нарушением одного из этих этапов,при этом необходимо убедиться в регулярности менструального цикла женщины. Без этого планирование беременности невозможно. Отсутствие менструации(аменорея) — одна из частых причин бесплодия. Как правило, исследование гормонального статуса чаще всего позволяет выявить причину аменореи и приступить к эффективному лечению
Важно также выявить нарушения процесса формирования «юной» яйцеклетки (фолликула). Самый простой способ проконтролировать образование фолликулов — это ультразвуковое исследование (УЗИ) яичников, которое проводится на седьмой-девятый день менструального цикла
В одном яичнике должно образоваться, как минимум, несколько фолликулов; из них должен созреть один — доминантный, то есть превосходящий остальные по размерам и непосредственно участвующий в овуляции. Происходит это ближе к середине менструального цикла (на одиннадцатый-тринадцатый день).
Несвоевременность и неполноценность созревания доминантного фолликула является следующей причиной бесплодия,называющаяся поликистозом яичников, встречается достаточно часто. Созревший доминантный фолликул должен разорвать оболочку яичника, а при воспалениях стенка значительно утолщается, соответственно, фолликул не может выйти из яичника-это следующая причина бесплодия. Перед тем, как забеременеть, необходимо провести анализ на наличие скрытых инфекций, в том числе половых, ведь именно они чаще всего вызывают вялотекущий воспалительный процесс в яичниках. Вышедшая из доминантного фолликула и готовая к оплодотворению яйцеклетка направляется к маточным (фаллопиевым) трубам и находится там, ожидая сперматозоид. Естественно, если проходимость труб нарушена, оплодотворение будет крайне затруднено.
Для определения их проходимости применяют разные методы, один из достаточно информативных методов диагностики состояния и проходимости маточных труб считается на сегодняшний день — метод ультразвуковой диагностики проходимости маточных труб-ЭХОГИСТЕРОСАЛЬПИНГОГРАФИЯ. Суть этого метода заключается в том, что в полость матки вводится контрастное вещество и под УЗИ-контролем проверяется движение контраста по маточным трубам. Иногда этим методом можно и устранить женское бесплодие, восстановив проходимость маточных труб.
Так же с помощью этой процедуры можно диагностировать и патологию полости матки: под слизистую миому матки, полипы эндометрия, спайки в полости матки, пороки развития матки (внутриматочную перегородку или двурогую матку). Всё это очень важная информация для лечащего врача, которая, несомненно, повлияет на ход дальнейшего Вашего обследования.
Кроме выше изложенных причин бесплодия имеют место и невозможность имплантации плодного яйца в матке (аномалии развития и др.), шеечные факторы (местный иммунитет шеечной слизи не пропускает в матку сперматозоиды – они погибают), а также невыясненные причины (составляющие всего 10%).
Раскрыть комментарии
Чтобы оставить комментарий , Вам необходимо
Авторизоваться или пройти Регистрацию
Гинекологическое отделение
Гинекология
Гинекологическое отделение клиники Гинекология (греч. gyne, gynaikos женщина, logos учение) — область клинической медицины, предметом …
Подробнее

Планирование семьи
Гинекология
Планирование семьи Контрацепция (от новолат. contraceptio — противозачатие) — предупреждение беременности. Несомненно, самый частый вопрос, …
Подробнее

Лечение шейки матки
Гинекология
Лечение шейки матки Эрозия — это дефект покровного эпителия влагалищной части шейки матки. Другими словами, …
Подробнее
Кольпоскопия
Гинекология
Кольпоскопия Кольпоскопия (от греч. kolpos влагалище + skopēo наблюдать, исследовать) — метод исследования слизистой оболочки …
Подробнее
Обследование пары на бесплодие
Бесплодие по женскому фактору регистрируют в 45% случаев, по мужскому – в 40%, остальная доля причин инфертильности обусловлена и мужской и женской патологией.
Если на прием к репродуктологу обращается бесплодная пара, назначается определенный алгоритм диагностики:
- мужчине назначают анализ спермы и при отсутствии патологии на этом этапе иных мероприятий не проводят;
- посткоитальный тест (диагностика иммунной формы бесплодия);
- двухэтапное обследование женщины.
На первом этапе используют методики, позволяющие исключить три распространенных женских заболевания: расстройство овуляции, трубно-перитонеальный фактор, инфекционно-воспалительные процессы репродуктивного тракта. Этот этап диагностики состоит из стандартного набора малоинвазивных методик.
Первичная диагностика бесплодия у женщин этапы которой делят на блоки, включает:
- Изучение анамнеза и клинических данных.
- Инфекционный скрининг: мазки из влагалища на степень чистоты, бакпосев, ПЦР исследование мазка из цервикса на хламидии, уреа и микоплазмы, простой герпес, ЦМВ, ВПЧ, а также кровь на антитела к токсоплазме.
- Гормональный скрининг: на 2 день при коротких циклах, на 2-5 день (при 28-32 дневном цикле), на 6-9 день (при длине цикла от 35 дней) сдают кровь на половые гормоны, включающие ФСГ, ЛГ, эстрадиол, свободный тестостерон, пролактин, ДЭА-сульфат, 17-ОН-прогестерон.Для определения уровня прогестерона кровь исследуют на 7 день после доказанной по УЗИ овуляции.
- Ультразвуковая диагностика заболеваний молочных желез, органов малого таза, щитовидной железы, надпочечников.
При отсутствии менструации кровь на гормоны сдают в любой день.
Первичная диагностика и лечение бесплодия, выявленного по результатам исследования у женщин подразумевает нормализацию гормонального баланса, удаление патологических образований, витаминотерапию.
Диагностика на втором этапе всегда носит индивидуальный характер. Набор способов обычно включает исследования, основанные на выявленных патологиях при проведении первого этапа диагностики бесплодия, а также включает:
- анализы, выявляющие генетические отклонения (кариотипы, определение HLA-совместимости партнеров);
- исследования крови на мутации гемостаза, тромбофилии, антифосфолипидный синдром;
- инструментальные методы диагностики (МРТ турецкого седла, лапароскопия, гистероскопия, гистеросальпингография).
У 48% бесплодных женщин диагностируют 1 фактор бесплодия, у 52% — более двух.
При выявлении в процессе диагностики бесплодия заболеваний, не поддающихся полноценному излечению, например, синдрома истощения яичников, тяжелого эндометриоза, астенозооспермии, ложной аспермии, азооспермии, двухстороннего спаечного процесса в трубах, паре предлагают ЭКО или искусственную инсеминацию.
Мужское бесплодие
Диагностика эндокринного бесплодия осуществляется с помощью гормонального скрининга. Через неделю после начала менструации в крови определяют содержание ФСГ, ЛГ, пролактина, тестостерона, дегидроэпиандростерона сульфата (ДЭА-С), 17-оксипрогестерона. Для определения полноценности овуляции на 20 – 22 день определяют уровень прогестерона.
Чтобы подтвердить овуляцию в домашних условиях, можно использовать специальные диагностические тесты для ее определения, например, Клиаплан. Они продаются в аптеках.
Иммунологическое исследование у женщин не имеет такого значения, как у мужчин. При несовместимости спермиев и шеечной слизи диагностируется иммунологическая форма мужского бесплодия.
Диагностика женского бесплодия включает инструментальные методы исследования:
- ультразвуковое исследование (УЗИ) органов малого таза с допплерометрией (оценкой кровотока);
- УЗИ щитовидной и молочных желез;
- (применяется реже, так как информативность метода ниже, чем УЗИ, у женщин моложе 40 лет);
- рентгенологическое исследование черепа и области турецкого седла, где находится гипофиз;
- при увеличении в крови концентрации пролактина и подозрении на микроаденому гипофиза назначается компьютерная или магнитно-резонансная томография черепа и области гипофиза;
- при наличии признаков гиперандрогении (избыточное оволосение, ожирение в виде «яблока» и другие) выполняют УЗИ надпочечников.
Применение гистеросальпингографии стараются ограничивать, поскольку этот метод создает дополнительную лучевую нагрузку на репродуктивные органы и риск аллергической реакции на контрастное вещество.
Лишен этих недостатков метод эхогистеросальпингоскопии. Это оценка проходимости труб и внутреннего строения репродуктивных органов с помощью ультразвука. Перед исследованием в полость матки и трубы нагнетают физиологический раствор в комбинации с фурацилином, новокаином и дистиллированной водой. Этот метод обладает и лечебным действием, так как стимулирует движение ресничек маточных труб и прочищает их просвет. В первые 2 месяца после такого исследования беременность наступает у каждой 10-й женщины.
Второй этап
Этот этап включает в себя такие виды диагностики, как и . Без данных эндоскопии диагноз бесплодия считается неподтвержденным.
Всем женщинам с бесплодием проводится гистероскопия с раздельным диагностическим выскабливанием. Ее проводят в первую половину цикла, так как в это время тонкий эндометрий не скрывает возможные причины маточного бесплодия:
- полипы;
- внутриматочные сращения (синехии);
- пороки развития;
- подслизистая миома матки;
- инородные тела;
- хронический .
С помощью гистероскопии можно выполнить и оперативное вмешательство, устранив некоторые из перечисленных состояний.
Заключительный этап диагностики, одновременно часто являющийся первым этапом лечения, — лапароскопия. Это эндоскопическая процедура, проводится она под местной анестезией. Во время лапароскопии врач может тщательно осмотреть органы малого таза «снаружи» (со стороны брюшной полости) и выполнить достаточно много лечебных манипуляций.
Как определить бесплодие у мужчины
Поскольку сам процесс оплодотворения происходит непосредственно в половых органах женщины и возможен при налаженной цикличной работе ее репродуктивной системы, выраженных симптомов мужского бесплодия нет. Обычно мужчины предполагают у себя бесплодие только после того, как в течение длительного времени попытки зачать ребенка остаются безуспешными, и партнерша первая проходит обследование на бесплодие, которое констатирует отсутствие каких-либо нарушений в ее здоровье.
При этом существуют некоторые признаки, которые должны подтолкнуть мужчину к ранней диагностике бесплодия:
- нарушения гормонального характера — смена настроения, изменения фигуры на женский тип, выпадение волос и т.д.;
- отсутствие спермы или ее выделение в скудных количествах;
- наличие припухлостей в грудной железе;
- эндокринные заболевания, в частности, сахарный диабет;
- ИППП;
- частые головные боли;
- атрофические изменения яичек;
- беспричинное снижение сексуального влечения.
Что делать при бесплодии мужчине? Пройти обследование у уролога на состоятельность мужской репродуктивной системы и в случае обнаружения проблем своевременно начать их лечить.
Расширенная диагностика при женском бесплодии
Расширенный список. который предлагают в клиниках репродукции, выглядит так:
- Функциональные тесты: цервикальный индекс, построение температурной кривой, посткоитальный тест.
- Определение содержания гормонов в моче и крови.
- Гормональные пробы, направленные на изучение реакции репродуктивных звеньев на различные виды гормонов.
- Определение концентрации антиспермальных тел в крови и цервикальной слизи.
- Обследование на ИППП.
- УЗИ органов малого таза.
- Диагностическое выскабливание полости матки.
- Кольпоскопия и рентгенография.
- Рентгенограмма маточных труб и матки.
- Обследования на туберкулез.
- Рентгенография черепа и т.д.
Для установления факта бесплодия и выяснения его причины могут дополнительно использовать лапароскопию и гистероскопию – хирургические методы диагностики.
Специальное гинекологическое обследование при подозрении бесплодия
 Оно проводится с помощью гинекологических зеркал на кресле. Врач во время его проведения оценивает состояние и степень развития половых органов (внутренних и наружных), тип оволосения на лобке, появление выделений и их характер. Наличие отклонений в строении половых органов может быть симптомом инфантилизма и других врожденных аномалий половой системы.
Оно проводится с помощью гинекологических зеркал на кресле. Врач во время его проведения оценивает состояние и степень развития половых органов (внутренних и наружных), тип оволосения на лобке, появление выделений и их характер. Наличие отклонений в строении половых органов может быть симптомом инфантилизма и других врожденных аномалий половой системы.
Чрезмерное оволосение по мужскому типу свидетельствует о проблемах гормонального характера. Выделения – это признак воспалительного или другого патологического процесса во влагалище, что требует назначения дополнительных анализов для установления возбудителя.
Изменение поведения при беременности
Изменение поведения при беременности Не только беременные, но и небеременные (ложная щенность) суки могут демонстрировать поведение, типичное для беременности. Это поведение, обусловлено повышением концентрации пролактина и неспецифично для беременности. Во второй половине щенности потребление пищи возрастает на 50 %, однако на 3–4 неделе после вязки довольно часто наблюдается кратковременное снижение аппетита. У кошек изменение поведения наблюдается в основном во второй половине сукотности, т. е. в период, соответствующий возобновлению эструса в отсутствие беременности.
Когда нужно обратиться к врачу
Диагностика бесплодия согласно нормативам ВОЗ должна осуществляться на протяжении 3-4 месяцев от момента обращения пары за медицинской помощью.
Отсутствие наступления беременности при активном планировании на протяжении года, когда не используются оральные контрацептивы и барьерные методы предохранения, становится поводом для посещения врача. Невозможность зачать может не сопровождаться иными симптомами, но чаще всего женщины отмечают некоторые яркие или незначительные патологические признаки.
Пройти обследование на бесплодие необходимо при определенных симптомах.
- Нерегулярный менструальный цикл, проявляющийся наступлением месячных чаще чем раз в 24-25 дня или реже чем раз в 35 дней.
- Скудные или чрезмерно обильные болезненные менструации.
- Появление в середине менструального цикла кровянистых выделений, а также коричневая мазня в начале месячных.
- Наличие избыточного роста волос на теле, жирной, проблемной кожи наряду с нарушением цикла.
- Появление болезненных ощущений во время полового акта (за исключением овуляторного периода).
- Инфекционно-воспалительные процессы половых путей, проявляющиеся патологическими выделениями с неприятным запахом, зудом, обостряющимся циститом и уретритом. Выделения могут иметь слизисто-гнойный характер, содержать свежую или измененную кровь.
- Выделение молока из груди.
Слабоположительные тесты и последующее наступление менструации, наличие в анамнезе выкидышей, замерших беременностей также считаются поводами для обращения к специалисту.
В процессе диагностики бесплодия могут быть выявлены следующие заболевания:
- загибы матки;
- эндометриоз;
- кисты яичников;
- миомы;
- поликистозные яичники;
- патологии шейки матки (цервикальный стеноз, эндоцервицит, дисплазия, полипы);
- эндометрит;
- аднексит;
- гиперпластические процессы в эндометрии;
- спаечный процесс в трубах и малом тазу.
При отсутствии выявления заболеваний репродуктивного тракта у мужчины и женщины выставляют диагноз «идиопатическое бесплодие» или инфертильность неясного генеза.
Поводом для визита к специалистам и диагностики бесплодия также считают наличие нескольких чисток в анамнезе, которые могли привести к повреждению базального слоя эндометрия.
Где сдать анализы на бесплодие
Если беременность у женщины отсутствует в течение одного-двух лет стабильной половой жизни без использования контрацепции, нужно обратиться к врачу-гинекологу и сдать необходимые анализы. Во многих женских консультациях работают кабинеты по планированию семьи и бесплодию, куда женщину направляет для дальнейшего обследования участковый гинеколог.
Выполнить различные анализы, например, на определение концентрации половых гормонов, инфекций, можно в лабораториях. Некоторые лаборатории имеют специальные комплексные программы по выявлению факторов бесплодия.
Зачастую женщине приходится обращаться в клиники, специализирующиеся на бесплодии. Данные медицинские центры обычно проводят диагностику женского и мужского бесплодия, оснащены инновационным оборудованием, имеют собственную лабораторию и высококвалифицированный персонал. Таким образом, женщине не нужно обращаться в различные учреждения для прохождения обследования по поводу бесплодия, что значительно сокращает продолжительность диагностики.
Оценка проходимости маточных труб
В случае подтверждения нормальной овуляции, получения нормальных результатов анализа на концентрацию прогестерона во второй фазе цикла и хорошего результата спермограммы, следующим этапом диагностики будет оценка проходимости маточных труб. Это инвазивный метод, обремененный риском осложнений, поэтому такое обследование проводится только в случае крайней необходимости.
Фаллопиевы трубы связывают полость матки с брюшинной полостью, и фактически работают только на репродуктивную функцию. Они дают возможность для продвижения сперматозоидов, создают условия для оплодотворения яйцеклетки и транспортировки эмбриона в полость матки.
Условия успешного зачатия:
- правильная анатомическая структура, выражающаяся в проходимости трубы и состоянии слизистой оболочки;
- активная транспортная функция (зигота не обладает способностью двигаться).
Нарушения функции маточных труб относятся к классическим и самым распространенным причинам женского бесплодия (до 40% случаев).
Причины нарушения проходимости и функции маточных труб:
- обструкция (сужение) маточных труб;
- повреждение слизистой оболочки, приводящее к потере транспортной способности;
- спайки, ограничивающие контакт яичника с вентральным выходом маточной трубы.
Непроходимость маточной трубы может затронуть любую ее часть, чаще всего наблюдается обструкция внутри прохода и разрастание брюшного канала. Во втором случае часто образуется гидроцеле маточных труб (извилистый резервуар, обычно заполненный серозной жидкостью). Гидроцеле маточных труб — единственное состояние, при котором точный диагноз может быть поставлен на основании только ультразвукового исследования.
Причины обструкции маточных труб:
- двусторонний агенез маточных труб или врожденная обструкция (редко);
- воспаления органов малого таза в анамнезе (чаще);
- эндометриоз (часто);
- послеоперационные спайки (часто).
При оценке проходимости и состояния маточных труб используется множество специализированных методов диагностики. Наиболее распространенный — гистеросальпингография (HSG), т.е. рентгенологическое исследование. Его недостаток — высокий процент ложноположительных и ложноотрицательных результатов.
Следующий метод — лапароскопия. Показания к лапароскопии:
- нормальный результат гистеросальпингографии и отсутствие других причин бесплодия, если в течение нескольких или нескольких месяцев беременность не была достигнута;
- возможность воспаления;
- наличие антител к хламидиозу;
- неоднозначное ультразвуковое изображение;
- подозрение на эндометриоз на основании анамнеза;
- возраст больной от 30 лет;
- плановое лечение методами вспомогательной репродукции.
Комплексное ежегодное обследование для женщин за 3900 рублей: прием+мазки+УЗИ гинекологическое. Информация здесь!
Продолжение статьи
- Бесплодие — сроки и этапы диагностики;
- Бесплодие — диагностика овуляции;
- Бесплодие — роль мужского фактора;
- Лечение бесплодия.
Лабораторные методы.
Для диагностики беременности предложено большое количество лабораторных способов. Все эти способы основаны или на выявлении изменений физико – химических свойств секретов, главным образом молока или влагалищной слизи, или на обнаружении гормонов в крови, молоке и моче беременных животных. Практическая ценность большинства этих методов невелика, так как одни из них дают малый процент достоверных диагнозов, другие, хотя и отличаются высокой точностью, но трудоемкие и дорогостоящие.
Ультразвуковое исследование С 1966 года в акушерстве применятся ультразвуковая диагностика. Ультразвуком называют акустические колебания с частотой выше, чем может принять слух человека ( более 20 кГц). В мед. и вет. ультразвуковых аппаратах диапазон частоты от 2 до 10 МГц. Сущность метода – ткани(органы) по разному пропускают ( отражают) ультразвуковые волны.
Датчик (трансдьюсер) – одновременно излучатель и приемник отраженного сигнала, который пройдя спец. обработку, отображается на мониторе в виде изображения исследуемого органа. Глубина сканирования абдоминальным зондом: 20; 15; 12; 10; 7 см. ( 7,5 МГц ) Глубина сканирования ректальным секторным зондом: 12; 10; 7 см ( 5,0 МГц ) Эхогенность – способность тканей ( органов ) отражать ультразвуковые лучи. Гиперэхогенные структуры (кость, таз, коллаген) на экране – в виде очагов белого цвета.
Гипоэхогенные ( средней, пониженной эхогенности) – обьекты частично отражающие и частично пропускающие ультразвуковые волны (мягкие ткани) на экране-разные оттенки серого цвета. Анэхогенные структуры – обьекты, не отражающие ультразвуковые волны (жидкость ) на экране-очаги черного цвета. Изоэхогенные структуры – объекты с одинаковой эхогенностью.
Сердцебиение плодов определяется на 22 день после овуляции. Плодные оболочки затрудняют проведение УЗИ. Развивающийся аллантоис, первоначально имеющий вид сферической структуры внутри зародыша, впоследствии увеличивается и окружает желточный мешок. Третья наполненная жидкостью оболочка — амнион — визуализируется на более поздних сроках, поскольку первоначально вплотную прилегает к зародышу. Максимально быстрый рост эмбрионов происходит между 32 и 55 днями. В указанный период определяются отдельные части тела. Ясно видны голова, тело и брюшная полость. На этой стадии беременности у собак и кошек легко идентифицируется плацента. Начиная с 40 дня, кости плодов становятся гиперэхогенными и видны на изображении. Сердце легко определяется благодаря движению сердечных клапанов. Краниально и каудально различают крупные вены и артерии. Легко различима окружающая сердце ткань легких — гиперэхогенная по сравнению с печенью и формирующейся диафрагмой. Начиная с 45 дня, идентифицируется наполненный жидкостью (анэхогенный) желудок, а через несколько дней и мочевой пузырь.
Рентгенография Увеличение матки определяется, начиная с 30 дня беременности. На ранних стадиях беременности на рентгенограмме видны лишь тени мягких тканей, что не позволяет дифференцировать беременность от других случаев увеличения матки (например, от пиометры, развивающейся на той же стадии цикла). Диагностику беременности с помощью рентгенографии проводят, начиная с 45 дня (с 40 дня у кошек), когда происходит минерализация костной ткани плодов. По имеющимся данным, ионизирующее облучение безвредно для плодов после 45 дня беременности, однако седация или анестезия при проведении процедуры, несут в себе потенциальный риск. На поздних сроках беременности кол-во плодов определяют подсчетом количества скелетов.
O П Р Е Д Е Л Е Н И Е возраста плода О возрасте плода судят по его длине, весу, появлению волос на определенных участках тела плода. Плод овцы и козы В 4 мес. – короткие волосы по всему телу В 5 мес. – зрелый плод, покрытый шерстью Плод свиньи В 3 мес. – волоски на губах, бровях, ушах и хвосте В 4 мес. – зрелый плод Плод собаки В 2 мес. – зрелый плод, покрытый волосами
Диагностика полового партнера
Бывает ситуация, что у бесплодной пары при обследовании девушки врачи делают заключение об отсутствии у нее любых патологических процессов, которые негативно влияют на детородную функцию. Тогда имеет место быть мужское бесплодие. При этом большинство представителей сильного пола уверены, что если у них есть нормальная эрекция и эякуляция, то проблем со здоровьем у них нет.
Диагностические мероприятия относительно мужчин начинаются с проведения . Для теста берется эякулят. В нем могут отсутствовать сперматозоиды, что указывает на нарушение сперматогенеза. Возможна ситуация, когда они нормально продуцируются, но по каким-то причинам не попадают в просвет семявыводящего протока. Тогда устанавливается диагноз обтурационного бесплодия. Проходимость протоков врачи проверяют при помощи генитографии.
Спермограмма также способна показать повышенное склеивание сперматозоидов за счет антитела. Тогда необходимо искать и лечить аутоиммунные процессы. В этом случае мужские половые клетки обладают пониженной подвижностью, что препятствует нормальному оплодотворению яйцеклеток.
Обследование мужчины у бесплодной пары имеет огромное значение для лечения бездетности, поскольку достаточно большая часть таких пар страдает именно от проблем со здоровьем среди сильного пола.
При сдаче анализа на спермограмму мужчинам рекомендовано придерживаться следующих правил.
- Половое воздержание минимум за трое суток до теста.
- Запрет на курение и алкоголь в этот период.
- Не следует употреблять различные лекарственные средства, если только они не назначены по жизненным показаниям (инсулин, ингаляторы при бронхиальной астме).
Диагностика бесплодия у мужчины
Обследование пациента планируется индивидуально, количество и вид диагностических процедур определяется для каждого мужчины в отдельном порядке. Так, могут назначить следующие исследования:
Если доказано, что женщина способна иметь детей, мужчине предлагается пройти:
- MAR-тест, определяющий соотношение здоровых сперматозоидов в эякуляте;
- анализы крови и мочи, в том числе исследование посторгазменной мочи;
- расширенный гормональный скрининг;
- посев эякулята;
- исследование центрифугированного эякулята;
- генетическая диагностика;
- исследования на ИППП и т.д.
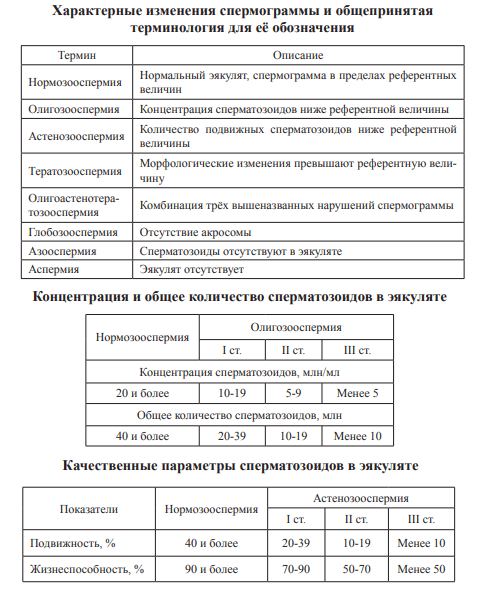
Одна из важнейших диагностических процедур, позволяющих установить факт бесплодия у мужчины, — спермограмма. В лаборатории определяют количество и качество сперматозоидов, т. е. выявляют патологии спермы. Эта процедура обязательна для каждого протокола диагностики бесплодия.























![Диагностика беременности и бесплодия [1990 алтухов н.м., афанасьев в.и., башкиров б.а. - краткий справочник ветеринарного врача]](http://lesniepolyani.ru/wp-content/uploads/b/6/c/b6cf53a10eaacd320520ddf4029c73cb.jpeg)






